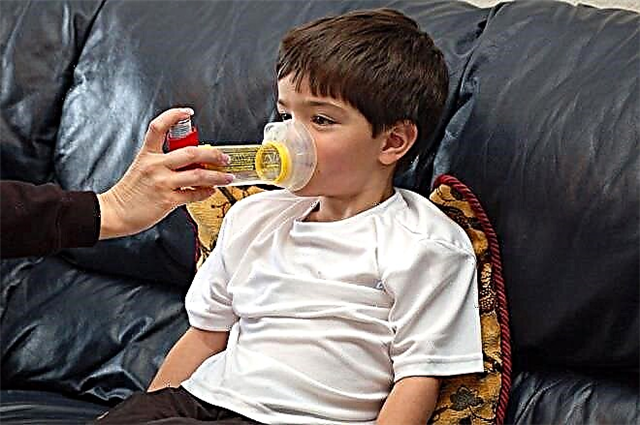
Порушення дихання, при якому порушується бронхіальна провідність, призводить до розвитку бронхообструктивного синдрому. При тривалому перебігу цей стан переходить в астму.


Що це таке?
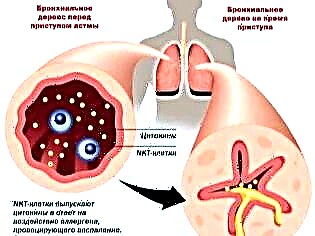
До розвитку порушень дихання призводять відразу кілька різних причин. При бронхіальній астмі відбувається підвищена реактивність бронхів до деяких речовин, що призводить до розвитку бронхіальної обструкції (закупорці). Повітря з розчиненим у ньому киснем погано проходить через суджені бронхи. У підсумку це призводить до порушень обміну повітря між кров'ю, легеневою тканиною і навколишнім середовищем.
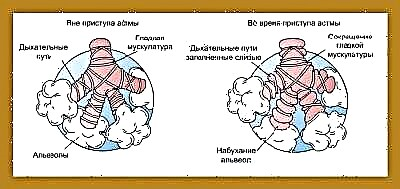
Після впливу різних провокуючих чинників відбувається порушення бронхіальної провідності. Цей стан називається бронхообструктивним синдромом. Якщо цей процес триває довго, то перебіг хвороби переходить в хронічну форму. В цьому випадку бронхообструктивнийсиндром стає вже на бронхіальну астму.
За статистикою це захворювання зустрічається у 10% дітей. Хлопчики хворіють дещо частіше, ніж дівчата. Пік захворюваності припадає на вік 4-10 років.
Бронхіальна астма зустрічається не тільки в педіатрії. Дорослі також можуть захворіти. Перші ознаки захворювання можуть виникнути в будь-якому віці.
Перебіг бронхіальної астми хвилеподібний. Періоди загострень змінюються ремісіями. Тривалість спокійного періоду може бути різною. Це залежить переважно від стану імунної системи і наявності у дитини супутніх хронічних захворювань. Ослаблені діти мають набагато більше загострень, ніж діти, які проходять регулярну реабілітацію.
Фактори ризику
До розвитку бронхіальної астми можуть приводити різні провокатори. У деяких ситуаціях дію відразу декількох провокуючих чинників надає більш виражений ефект, що призводить до стійкого бронхообструктивнийсиндром.
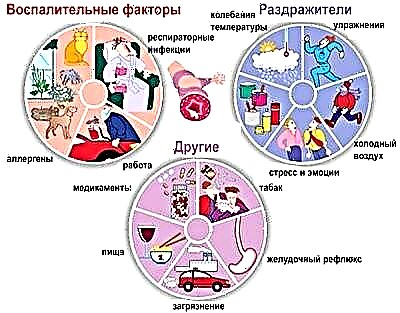
Серед найбільш значущих чинників ризику:
- Генетична схильність. Якщо один з батьків має бронхіальну астму, то ризик народження хворої дитини становить 25%. У випадках, коли тато і мама обидва хворі, то ризик дитини з порушенням дихання становить вже 75%. Не у всіх випадках генетична схильність призводить до розвитку захворювання. Якщо на дитину не діють інші несприятливі фактори, то у нього може і не розвинутися хвороба протягом всього його життя.
- Забруднене повітря. Діти, які проживають поблизу промислових заводів і фабрик, а також поряд з великими магістралями мають більш високий ризик розвитку бронхіальної астми. Найдрібніші частинки токсичних продуктів можуть зберігатися в повітрі досить довгий час. При попаданні на слизові оболонки верхніх дихальних шляхів вони легко викликають запалення, що приводить до бронхообструкції.

- Пил і домашні кліщі, які проживають в подушках і ковдрах. Ці, на перший погляд, нешкідливі фактори часто приводять до розвитку стійких симптомів бронхіальної обструкції. Найдрібніші кліщі постійно контактують з шкірою, викликаючи сильну аллергизацию. В кінцевому підсумку це призводить до вираженого порушення дихання.
- Тварини. Найбільш небезпечні вихованці, які проживають вдома. Шерсть, пух, а також лупа тварин часто стає джерелом вираженою алергічної реакції. Вона проявляється не тільки появою на шкірі специфічних висипань, а й характеризується наявністю порушеного дихання.


- Харчові продукти. Особливо їжа, приготована промисловим способом. У таких продуктах дуже багато синтетичних добавок, барвників і ароматичних компонентів. Потрапляючи в шлунково-кишковий тракт, вони викликають сильні алергічні реакції. Це сприяє розвитку системних несприятливих симптомів: кашлю з мокротинням і хрипів при диханні.


- Побутова хімія. Багато синтетичні вироби містять в своєму складі чимало різних парфумерних добавок і ароматизаторів. Вони речовини мають виражену подразнюючу дію на органи дихальних шляхів. При тривалому контакті з такими продуктами багаторазово збільшується ризик розвитку бронхіальної обструкції у дитини.
- Індивідуальна чутливість на цвітіння трав. Зазвичай напади бронхіальної астми при цьому стані мають чітку сезонність. Самопочуття малюка погіршується навесні і восени. Саме в цей час цвітуть сміттєві і лугові трави, а також різні дерева і чагарники.
- Сильна вологість і вогкість в приміщенні. Даний стан провокує розвиток цвілевих грибків. У вологих і сирих умовах вони швидко ростуть і розмножуються. Великі колонії цвілевих грибів можуть викликати у малюка сильне порушення дихання.
- Зараження вірусами і бактеріями. В даний час все частіше лікарі стали реєструвати вірусіндуцірованная форму бронхіальної астми. У часто хворіє дитини зі зниженим імунітетом наслідком вірусної інфекції часто стає розвиток бронхообструктивного синдрому. Також в ряді випадків і бактеріальні інфекції призводять до астматичним порушень дихання.

- Попадання в організм тютюнового диму. Науково доведено вплив пасивного куріння на розвиток бронхіальної астми. Якщо хтось із батьків постійно курить в квартирі або приміщенні, де знаходиться дитина, то ризик розвитку бронхіальної астми у нього зростає в рази.
- Сильні фізичні навантаження, що призводять до виснаження. Надмірні тренування, підібрані неправильно, можуть привести до порушень в роботі імунної системи. Після тривалого стресу у дитини з'являється порушення дихання, і виникає задишка.
Причини виникнення
Бронхіальна астма найчастіше розвивається при спочатку наявної у дитини генетичної схильності. При додатковому впливі несприятливих факторів навколишнього середовища відбувається погіршення перебігу хвороби і перехід в хронічну форму.

До розвитку астматичного порушення дихання призводять:
- Вживання в їжу гіпераллергенних продуктів. Найбільш часто це: цитрусові, шоколад, солодощі, морепродукти, риба, мед та інші. Попадання алергенних продуктів у організм призводить до розвитку алергічної реакції. Вона може проявлятися в тому числі і вираженим синдромом бронхіальної обструкції.
- Вдихання забрудненого повітря. Токсичні промислові продукти і вихлопні гази надають токсичну дію на епітеліальні клітини верхніх дихальних шляхів. Ці речовини викликають сильний спазм бронхів, що призводить до звуження їх просвіту і порушення дихання.
- Алергічні захворювання. Часто дані патології є вторинними і розвиваються фоном при супутніх хронічних хворобах. До розвитку бронхіальної астми призводять: стійкий дисбактеріоз, патології шлунково-кишкового тракту, дискінезія жовчного міхура і хронічні гепатити.
- Застосування лікарських засобів без попередньої рекомендації лікаря або підібрані неправильно. Всі ліки можуть надавати побічні дії. Багато з них здатні викликати стійку обструкцію бронхів. При наявності у дитини генетичної схильності до бронхіальної астми це може привести до розвитку хвороби.
- Сильна психотравмирующая ситуація або стрес. Відзначено випадки розвитку захворювання після переїзду на нове місце проживання, розлучення батьків, а також смерті близьких родичів в ранньому дитинстві. Виражений стрес сприяє виробленню підвищеної кількості гормонів. Вони викликають звуження бронхів, що призводить до порушення дихання.
- Неправильна терапія хронічних захворювань органів дихання. Часті бронхіти, особливо протікають з вираженим бронхообструктивним компонентом, призводять в остаточному підсумку до розвитку бронхіальної астми. Якщо у дитини часто з'являється кашель і він хворіє на застуду до 4-5 разів на рік, то батькам слід замислитися про наявність у малюка бронхіальної астми.


Класифікація
Всі форми алергічної астми можна розділити на кілька груп. Така класифікація заснована на причинах, які викликають хворобу. Це поділ дуже важливо в дитячій пульмонології. Така класифікація допомагає лікарям призначити правильне лікування.
З урахуванням провідної причини бронхіальна астма може бути:

- Алергічної. До розвитку цієї форми захворювання призводить потрапляння в організм алергенів, що провокують розвиток несприятливих системних проявів. При наявності індивідуальної гіперчутливості до чужорідних речовин у малюка наростає рівень імуноглобулінів Е. Ці компоненти приводять до вираженого спазму бронхів, що проявляється появою кашлю.
- Неатопічної. При цій формі хвороби спазм в бронхах виникає через будь-якого впливу, але не алергену. Даний варіант астми розвивається надалі сильного стресу, переохолодження або в результаті надмірної і неправильно підібраного фізичного навантаження.
- Змішана. Може виникати в результаті впливу як алергічних, так і неатопічної причин. Характеризується появою численних симптомів. Перебіг хвороби зазвичай найбільш спокійне. Періоди ремісії можуть бути досить тривалими.
- Астматичним статусом. Це вкрай небезпечне невідкладний стан виділяється в окрему форму бронхіальної астми. Протягом життя у малюка можуть виникнути кілька таких нападів. Цей стан вкрай важкий, при якому різко наростають симптоми дихальної недостатності. В цьому випадку потрібне проведення невідкладного лікування.

Перебіг бронхіальної астми може бути різним. На це впливає відразу кілька факторів:
- вік, в якому у малюка з'явилися перші ознаки хвороби;
- стан імунітету;
- наявність супутніх хронічних захворювань;
- регіон проживання;
- адекватність підібраного лікування.

Всі форми хвороби можна розділити на кілька груп з урахуванням особливості ступеня тяжкості:
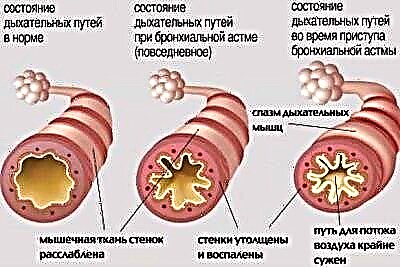
- З легким епізодичним перебігом. При такій формі функцій зовнішнього дихання не відзначається. Напади порушеного дихання виникають рідше, ніж раз на тиждень. Період без нападів може бути досить тривалим.
- З легким персистуючим перебігом. Характеризується появою нападів порушеного дихання кілька разів протягом тижня. Щоденних погіршень самопочуття не буває. При появі нападу порушується дихання, з'являється надсадний кашель, наростає задишка. Спірометрія не вказує ніяких відхилень від норми.
- Із середньотяжким перебігом. Погіршення самопочуття зустрічаються практично кожен день. Під час таких нападів у дитини порушується сон, а також спостерігається сильні порушення дихання, що призводять до вираженої задишки. У терапії стану потрібне щоденне застосування бронхолітиків. Спірометрія показує відхилення від норми на 20-40%.
- З тяжким перебігом. Небезпечні розвитком декількох нападів за один день. Також такі погіршення можуть виникати і в нічний час. Терапія бронхолитиками короткої дії не приносить вираженого ефекту. Для контролю за перебігом хвороби потрібно призначення гормонів. Спірометрія показує відхилення від нормальних показників дихання більш, ніж на 40%.
Що таке бронхіальна астма у дітей, докладно розповість доктор Комаровський в наступному відео.
Симптоми
Розпізнати бронхіальну астму на початковому етапі досить важко. Досить часто батьки вважають, що у дитини є просто алергія або бронхобструктівний бронхіт. У період між нападами часом навіть досвідчений лікар часто не може визначити астму у дитини. Подальший розвиток хвороби проявляється розвитком характерних несприятливих симптомів, які повинні насторожити батьків.
Для бронхіальної астми в період загострення характерно:
- Поява задишки. Вона носить експіраторний характер. В цьому випадку помітно утруднений видих. Перевірити наявність задишки можна і в домашніх умовах самостійно. Про це свідчить почастішання кількості дихальних рухів за одну хвилину більше, ніж на 10% від вікової норми.
- Кашель з важко відокремлюємо мокротиння. Переважно цей симптом турбує дитину днем. Вночі кашель трохи зменшується. Мокрота при бронхіальній астмі досить в'язка, «склоподібна». При спробах її откашлять у дитини може з'явитися навіть хворобливість в грудній клітці.
- Підвищене серцебиття. Навіть при відсутності фізичних навантажень у дитини з'являється тахікардія. Зазвичай цей симптом пов'язаний із задишкою. Чим вона більш виражена, тим більше наростає кількість серцевих скорочень за одну хвилину.
- Поява сухих хрипів при диханні. При тяжкому перебігу такі дихальні шуми стають чутними з боку, без застосування фонендоскопа. Хріпи- переважно сухі і свистячі. Вважають, що при бронхіальній астмі «в грудях грає гармошка».
- Поява коробкового звуку при проведенні перкусії. Цей метод застосовується для уточнення діагнозу. При простукуванні пальцями по грудній клітці чується характерний звук, що нагадує удари по порожній коробці. Поява цього симптому проявляється вже у віддалених стадіях хвороби і свідчить про підвищений наповненні легенів повітрям.
- Відсутність ефекту від звичайних лікарських препаратів, застосовуваних для усунення кашлю. Видиме терапевтичну дію надають лише бронхолітики і гормональні засоби. При алергічній формі бронхіальної астми антигістамінні препарати приносять виражений ефект.

Симптоми нападу
- Самопочуття дитини під час погіршення хвороби сильно порушується. Малюк стає більш примхливим, переляканим. Деякі дітки, особливо в перші місяці після народження, починають плакати, більше просяться на руки. У малюків практично повністю зникає апетит, вони відмовляються від їжі.
- Під час нападу у дитини наростає експіраторнаязадишка. Щоб полегшити цей стан, часто малюк приймає вимушену позу. Він сильно нахиляється вперед. Голова може бути кілька закинута.
- Часто малюки-астматики під час нападу намагаються спертися руками на стілець або навіть перила ліжка. Таке вимушене становище дещо полегшує відходження мокроти і сприяє поліпшенню дихання.
- При важкому приступі у малюка проявляються симптоми дихальної недостатності. Губи стають блідими, а в деяких випадках навіть синюшними. Руки і ноги - холодними на дотик. У дитини з'являється парадоксальний пульс. При цьому порушення ритму змінюється кількість скорочень серця під час вдиху і видиху.
- Деякі малюки намагаються прийняти положення сидячи. Це допомагає їм краще дихати. Навіть з боку видно участь допоміжної дихальної мускулатури при диханні. Дитина глибоко і часто дихає. Стан погіршується сильним надсадний кашлем. У деяких випадках він призводить навіть до того, що дитина починає плакати.
- Після нападу малюк почуває себе розбитим. Деякі дітки ще довгий час не можуть заспокоїтися. У них порушується сон. Тривалість нападу може бути різною. При пізньому використанні інгаляторів може розвинутися небезпечне і жізнеугрожающих стан - астматичний статус. У цій ситуації впоратися з усуненням несприятливих симптомів в домашніх умовах неможливо - потрібна медична швидка допомога.

Як проявляється у грудничка?
Перебіг бронхіальної астми у немовляти також може протікати в різних варіантах: від легкого ступеня тяжкості до найважчого. У немовлят часто виникають напади астми на кисломолочні продукти і цвілеві грибки. Другий за частотою є харчова алергія.
Зазвичай перші симптоми бронхіальної астми у немовляти з'являються до віку 5-6 місяців. В цей час малюк починає отримувати нові продукти харчування в якості прикорму. При наявності у дитини індивідуальної непереносимості або гіперчутливості до якогось речовини - у нього можуть розвинутися симптоми бронхіальної обструкції.
Яскравим симптомом бронхіальної астми у немовляти служить виникнення кашлю. Малюк починає кашляти і вдень, і вночі. У ряді випадків приєднується задишка. Навіть перебуваючи в ліжку, без фізичного навантаження у дитини частішає кількість подихів і серцевих скорочень за одну хвилину.
Малюки починають погано смоктати, знижується ефективність грудних годувань. Такі дітки втрачають у вазі і дещо відстають від однолітків за рівнем фізичного розвитку. Незвучная плач також є одним із симптомів бронхіальної астми у малюка першого року життя. Дитина стає млявим, погано проситься на руки. Деякі дітки погано засинають і часто прокидаються протягом нічного сну.

Діагностика
Для того, щоб поставити правильний діагноз тільки збору анамнезу і проведення огляду дитини лікарем не буде достатньо. Щоб виявити стійку бронхіальну обструкцію, слід дотримуватися додаткових аналізів і обстежень. Тільки проведення різних діагностичних тестів допоможе встановити правильний діагноз.


Для діагностики бронхіальної астми потрібно:
- Загальний аналіз крові. Підвищення лейкоцитів і помірна еозинофілія (наростання кількості еозинофілів у лейкоцитарній формулі) свідчать про підвищену алергізації. Такі зміни характерні переважно для алергічної форми бронхіальної астми.

- Дослідження мокротиння. Виявлення специфічних кристалів Шарко-Лейдена, спіралей Куршмана, наростання кількості слущенних епітеліальних клітин, а також підвищений рівень еозинофілів свідчать про наявність стійкої бронхіальної обструкції.
- Проведення дослідження на співвідношення газів крові. При тривалому перебігу бронхіальної астми відбувається зниження вмісту розчиненого кисню і деяке підвищення вуглекислого газу. Такі зміни свідчать про наявність в організмі вираженою гіпоксії або кисневого голодування клітин.
- Спірометрія. Відображає показники зовнішнього дихання. Оцінка форсованого видиху і загальних показників життєвої ємності легень допомагають виявити стійку бронхіальну обструкцію в організмі, що приводить до зміни параметрів дихальної функції легень. Зниження даних параметрів оцінюється у відсотках від вікової норми.
- Проведення скаріфікаціонних проб. Вони допомагають виявити всі можливі алергени, що викликають розвиток у дитини бронхіальної обструкції. Дослідження проводиться тільки лікарем-алергологом. Виконання тесту можливо тільки у малюків старше п'яти років.
- Рентгенографія органів грудної клітини. Допомагає встановити вторинні ознаки бронхіальної обструкції: підвищену легкість легких і зміна діаметра великих бронхів.
- Бронхоскопія. Застосовується в обмежених випадках, переважно для проведення диференціальної діагностики з метою виключення подібних захворювань, що протікають, як і бронхіальна астма з симптомами бронхіальної обструкції.
Ускладнення
Розвиток несприятливих наслідків бронхіальної астми залежить від багатьох факторів. Найбільш важливий з них - своєчасно проведена діагностика і правильно призначене лікування. При неадекватно підібраною схемою терапії у дитини можуть виникнути численні несприятливі наслідки хвороби.
Серед найбільш часто реєстрованих ускладнень при бронхіальній астмі:
- розвиток астматичного статусу.
- Раптова поява симптомів гострої дихальної недостатності.
- спонтанний пневмоторакс. При цьому стані відбувається розрив капсули, що покриває зовні легкі. Цей стан зазвичай виникає під час тяжкого нападу.
- наростання шоку. Розвиток гострої дихальної недостатності призводить до різкого падіння артеріального тиску. Такий стан - вкрай несприятливий і вимагає проведення невідкладного лікування і госпіталізації в стаціонар.
- пневмонія. З'являється при приєднанні в запальний процес бактеріальної флори. Характеризується досить важким перебігом. Для усунення симптомів потрібно призначення антибіотиків.
- емфізема легенів. Розвивається у астматиків зі стажем. Характеризується підвищеним наповненням повітря легеневої тканини. При цьому значно знижується дихальна функція легенів, що призводить до появи симптомів дихальної недостатності.
- Формування серцево-судинної недостатності. Є вкрай несприятливим ускладненням. При цьому стані потрібно призначення відразу декількох видів ліків, в тому числі серцевих глікозидів.

Лікування
Відповідно до клінічних рекомендацій з лікування астми, терапія різних форм хвороби повинна бути ступінчастою. Сучасні медичні стандарти передбачають поступове призначення лікарських засобів.
Підбір необхідних ліків проводиться тільки після проведення комплексного обстеження дитини. Перед тим, як вибрати необхідні інгалятори або таблетки, слід точно виявити форму бронхіальної астми і визначити ступінь тяжкості захворювання.
Лікування малюка з бронхіальною астмою проводиться у лікаря-пульмонолога. При алергічній формі дитини обов'язково слід показати алерголога. Цей доктор допоможе скласти більш індивідуальне лікування з урахуванням особливостей роботи імунної системи.

Лікування в пульмонологічної клініці проводиться тільки при складних випадках захворювання. При легкому перебігу цілком достатньо регулярного відвідування поліклініці і амбулаторних консультацій у лікарів.
Лікування бронхіальної астми включає в себе кілька базових принципів:


- Призначення симптоматичних засобів. В цьому випадку лікарські препарати застосовуються тільки під час нападу, щоб усунути гостро виникли несприятливі симптоми хвороби. Зазвичай для цих цілей застосовуються різні інгалятори.

- Підбір базової терапії. Дані кошти призначаються вже на постійний прийом. Вони допомагають запобігти новим напади і покращують перебіг захворювання. Контроль ефективності препаратів проводиться за допомогою проведення спірометрії. У домашніх умовах для цієї мети відмінно підійде спеціальний портативний прилад - пікфлоуметра.
- Виняток з повсякденного життя всіх видів алергенів. Дотримання гіпоалергенної дієти, використання спеціального постільної білизни, а також обмеження ігор з м'якими іграшками допоможуть запобігти новим напади і розвиток астматичного статусу.
- Використання спеціальних зволожувачів повітря. Ці прилади допомагають створити оптимальний мікроклімат в приміщенні. Занадто сухе повітря подразнює дихальні шляхи, провокуючи порушення дихання і нові напади астми.

- Застосування протикашльових і відхаркувальних препаратів. Дані кошти допомагають усунути виражений надсадний кашель. При відсутності у дитини алергії також підійдуть лікувальні трави: мати-й-мачуха, чебрець, календула та інші. Застосовувати фітотерапію слід тільки після консультації з лікарем.
- Обмеження ігор з тваринами. Для малюка, який страждає на бронхіальну астму, краще не заводити пухнастих домашніх друзів. Шерсть і пух тварин можуть негативно позначитися на стані здоров'я дитини і викликати у нього нові напади.


- Регулярна дезинфицирующая обробка. Проводити прибирання в відвідуванні, де знаходиться дитина, слід щодня. Використовувати їдкі і занадто агресивні хімічні засоби для цього не слід. Краще вибирати миючі засоби, що не містять виражених ароматичних добавок. Оптимальний варіант - продукти побутової хімії, що мають спеціальне маркування про безпеку використання навіть в дитячих приміщеннях.

- Зміцнення імунітету. Для цього відмінно підійдуть активні прогулянки на свіжому повітрі, комплекси ЛФК, дихальна гімнастика, а також різні загартовування. Правильно гартувати дитини слід вже з самих ранніх років його життя. Загартовування повинні бути регулярними. Комплекс цих заходів допоможе зміцнити ослаблений імунітет малюка, що сприятиме зменшенню нападів астми в подальшому.

Медикаментозна терапія
В якості базового лікування застосовуються різні групи лікарських препаратів. Серед них:
- Стабілізатори мембран огрядних кліток. Допомагають зменшити кількість прозапальних біологічно активних речовин, які з'являються під час алергічного запалення. Ефект настає не відразу. Зазвичай для досягнення ефекту потрібно від 14 днів до декількох місяців. До даних препаратів належать: Кетотифен, Кромоген, кромогексал, Недокроміл, Интал і інші.
- Антигістамінні засоби. Допомагають усувати набряк з гладко-м'язових клітин бронхів. Це сприяє поліпшенню відходження мокроти і зменшення запалення. Призначаються лікарем-алергологом. Для контролю за бронхіальною астмою підійдуть: Супрастин, Лоратадин, Зіртек, Кларитин і інші.
- Гормональні. Призначаються при важкому перебігу астми, а також в тих випадках, коли попередня схема терапії була неефективною. Роблять виражений протизапальний ефект. При тривалому прийомі можуть викликати побічні дії. Можуть призначатися у вигляді інгаляторів або в таблетках (при важкому перебігу).
Для симптоматичного лікування і усунення несприятливих, гостро виникли симптомів бронхіальної обструкції використовуються лікарські засоби, що володіють бронхілітіческім дією. Вони допомагають швидко усунути бронхіальний спазм і поліпшити дихання.
Дані кошти призначаються як аерозолі, які випускаються у вигляді різних інгаляторів, спейсерів і небулайзерів. Вони допомагають розподілити діюча речовина максимально швидко і ефективно. Найдрібніші частинки ліки досягають бронхів в найкоротший час. Зазвичай ефект досягається вже протягом перших 5 хвилин з моменту використання.

Бронхолітичних дією володіють такі групи лікарських засобів:
- Адреноміметики. Блокують адренорецептори, які розташовані на поверхні клітин бронхів. Можуть бути короткого і продовженої дії. Препарати на основі сальбутамолу усувають бронхіальний спазм за 5-10 хвилин. Фораділ, Серевент і Вальмакс допомагають усунути обструкцію в дихальних шляхах на 10-12 годин.
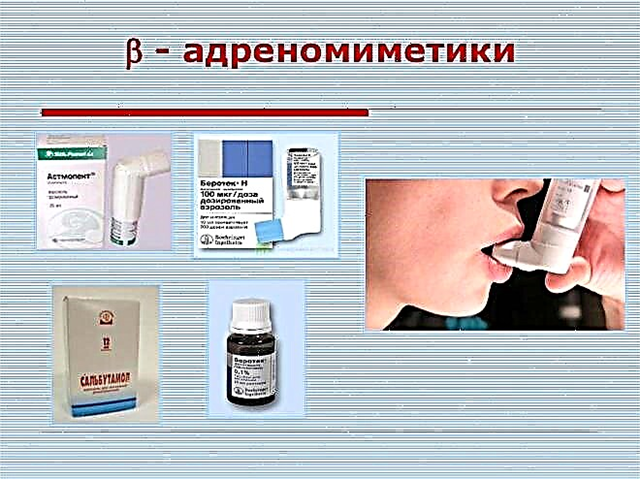
- Холинолитики. Надають виражений ефект. Можуть викликати системні побічні дії. Часто сильно знижують артеріальний тиск. До них відносяться: Атропін, Атровент, Платифиллин і інші.
- Ксантини. Чи не є препаратами вибору. Призначаються тільки при неефективності раніше підібраною терапії. Часто використовуються в комбінованих схемах лікування бронхіальної астми. До них відносяться: теофілін, еуфілін та інші.
- Комбіновані. Поєднання холінолітики і адреномиметика дозволяє досягати швидкого ефекту і зберігати його протягом тривалого часу. До них відносяться: Беродуал, Дітек, Интал плюс, Симбикорт, Серетид і інші. Призначаються на 1-2 інгаляції на добу. При тривалому використанні може виникнути потреба в регулюванні дози або заміна на інші препарати.
Дієта
Лікувальне харчування відіграє важливу роль в терапії бронхіальної астми. Особливу значущість дієта має при алергічній формі. Для того, щоб у дитини не виникали нові напади хвороби, йому слід дотримуватися дієту регулярно. Вона була розроблена Союзом педіатрів для лікування різних захворювань, при яких є схильність до розвитку алергічних реакцій.

Малюкам, які страждають на бронхіальну астму, слід повністю виключити зі свого харчування високо алергенні продукти. До них відносять:

- Червоні сорти м'яса і птиці.
- Тропічні плоди.
- Овочі та фрукти жовтого, оранжевого і червоного кольорів.
- Морепродукти і морську рибу.
- Цитрусові.
- Мед.
- Шоколад.
- Солодощі та шипучі напої.
- Промислово приготована їжа з високим вмістом спецій, а також консервантів і барвників.
У малюків, що мають непереносимість лактози, напад бронхіальної астми може виникнути після вживання кисломолочних продуктів і коров'ячого молока. У таких випадках краще перейти на використання козячого сиру і сиру. Ці продукти будуть більш безпечними для малюка-астматика.
Оптимальне меню дитини, що страждає на астму, має містити гіпоалергенні білкові продукти, каші і досить клітковини. Як білків підійдуть: грудка курки, кролик, індичка (при відсутності алергії на курячі яйця). На гарнір можна приготувати кашу або пюре, зроблене з картоплі або цвітної капусти.
Включати в дитячий раціон можна все крупи. Обмеження лише можуть складати ячна і вівсяна каші в разі непереносимості глютену. Як клітковини підійдуть будь-які овочі і коренеплоди білого і зеленого кольорів. Десертом можуть бути яблука і груші. Намагайтеся вибирати сорти зеленого кольору, які виросли в регіоні проживання.


Передвісники швидкого нападу
Перед тим, як починається сильне раптове погіршення самопочуття, у дитини з'являються деякі прикордонні симптоми. Вони також називаються «аурою». Перед розвитком астматичного нападу у дитини може з'явитися сильне чхання, першіння в горлі, нежить.
У малюка наростає тривожність. У деяких випадках - навіть паніка. Може змінюватися поведінка дитини. Він стає більш мовчазним, відмовляється йти на контакт. Багато діток намагаються опинитися в своїй кімнаті, так як це приносить їм більше спокою.
Поява сухого кашлю свідчить про перехід прикордонного стану в справжній напад. У наступні кілька годин всі симптоми посилюються. Починає наростати кашель і з'являються численні сухі свистячі хрипи, а також наростає задишка.
Через кілька годин у дитини з'являється сильне серцебиття і наростає загальна слабкість.

Невідкладна допомога при нападі
Для успішного купірування раптового погіршення стану батькам слід знати, що робити і як допомогти своєму малюкові. Для цього скористайтеся наступними порадами і алгоритмом дій:

- Не залишайте дитину одну при появі у нього перших ознак погіршення самопочуття. У малюка більш старшого віку слід запитати про те, що його турбує і де болить.
- Зверніть увагу на те, чи є у дитини задишка. Для цього порахуйте кількість дихальних рухів за одну хвилину. Оцінити це дуже просто: Ви будете пильнувати за рухом ребер під час дихання. Якщо кількість подихів більше 20 за хвилину, то це говорить про наявність у малюка задишки.
- Допоможіть малюкові прийняти зручне положення. Не укладайте дитини на спину, якщо йому так і незручно дихати. Такий стан може тільки погіршити розвиток нападу.
- Забезпечте приплив повітря. Якщо в приміщенні дуже душно, то відкрийте кватирку або вікно. Намагайтеся, щоб дитина в цей час не застудився.
- Для зняття симптомів використовуйте рекомендований раніше доктором інгалятор. Зазвичай для усунення нападів використовуються ліки, які надають швидкий ефект. Часто для цього застосовують інгалятори на основі сальбутамолу.
- Якщо незважаючи на використання ліків у малюка продовжує зберігатися задишка, З'явилася виражена синюшність носогубного трикутника і помітно знизилося артеріальний тиск, то це привід викликати бригаду швидкої допомоги.
- Не використовуйте 3-4 і більше інгаляцій за один раз в спробі добитися ефекту. Таке нераціональне використання може призвести лише до розвитку небезпечного стану, що вимагає госпіталізацію малюка в стаціонар. Великі дози адреномиметиков блокують рецептори, що в подальшому заважає бронхах повноцінно працювати. Для усунення цього ефекту може зажадати введення гормонів внутрішньовенним шляхом.
Реабілітація
Проведення реабілітаційних заходів в період між нападами дозволить поліпшити перебіг хвороби, а також помітно вплине на прогноз. Якщо бронхіальна астма була зареєстрована у малюка вперше і тривалий час протікала лише в легкому перебігу, то грамотна реабілітація допоможе практично привести до одужання, а в деяких випадках навіть зняти діагноз.
До реабілітаційних заходів можна віднести:
- дихальну гімнастику;
- лікувальний масаж;
- фізіотерапевтичні методики (ультразвукове лікування, спелеокамера, ультрафонофорез, водолікування, магнітотерапія, електрофорез з лікарськими бронхолітичними засобами та інші);
- санаторно-курортне лікування;
- комплекс лікувальних фізичних вправ.
Всі ці способи в сукупності допомагають досягати вираженого терапевтичного ефекту. Для досягнення стійкої ремісії бронхіальної астми слід проводити реабілітацію регулярно, протягом усього періоду поза загострень. Для кожного малюка складається індивідуальна схема реабілітаційних заходів. Контроль ефективності оцінюється за допомогою спірометрії та інших обстежень.

Пульмонологические санаторії
Зміцнення імунітету і санація бронхів є важливими складовими базового лікування і реабілітації бронхіальної астми. Відпочинок з дитиною в пульмонологічному санаторії буде відмінним варіантом для поліпшення здоров'я. Поїхати відпочивати можна в будь-який час року. Вибирати санаторії слід з урахуванням профілю, що надаються.


У Росії існує величезна безліч різних здравниць, які займаються лікуванням і реабілітацією дітей з бронхіальною астмою. Зазвичай вони розташовані в безпосередній близькості від моря або в найкрасивіших соснових борах. Повітря в таких місцях має виражену лікувальну дію на органи дихання. Путівки в пульмонологические санаторії зазвичай розраховані на 21 день.
Маленькі пацієнти, які мають інвалідність через бронхіальної астми з вираженою бронхіальною обструкцією, можуть отримати безкоштовне проживання та лікування в таких оздоровчих центрах. Зазвичай путівки видаються щороку. Під час лікування в санаторії у дитини поліпшуються показники зовнішнього дихання, і відновлюється імунітет.

Профілактика
Для того, щоб у дитини не виникли нові напади хвороби, слід дотримуватися кількох простих рекомендацій:
- Регулярне використання правильно підібраних інгаляторів для купірування нападів.
- Дотримання гіпоалергенної дієти.
- Проведення щоденного вологого прибирання дитячої кімнати.
- Ретельний підбір постільної білизни, матраца, подушок і ковдри. Вони не повинні бути зроблені з матеріалів, які можуть викликати у малюка алергічні реакції.
- Виконання реабілітаційних заходів в період між нападами.
- Виняток з повсякденного життя всіх можливих алергенів.
- Регулярне відвідування лікаря-пульмонолога і алерголога.