
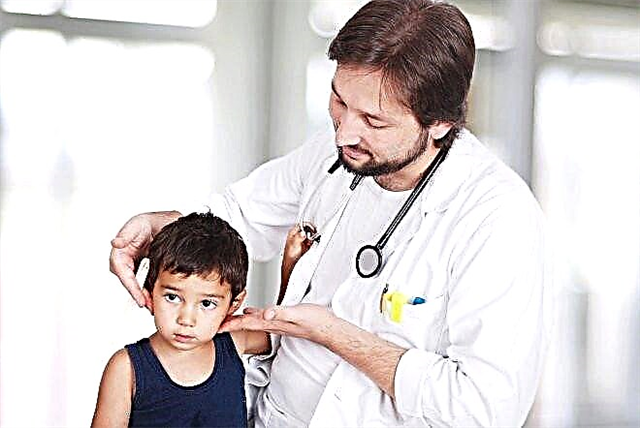
Паротит відноситься до розряду таких дитячих хвороб, при яких дитині обов'язково потрібна допомога. І справа не в тому, що небезпечно саме захворювання. Найбільшу загрозу представляють його ускладнення. Про те, як і чому розвивається паротит і що при цьому робити, ми розповімо в цьому матеріалі.

Що це таке
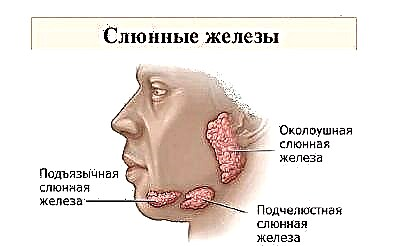
Паротит в народі називають просто - свинка. Ще раніше недуга, який відомий з незапам'ятних часів, іменували завушниця. Обидві назви повністю відображають клінічну картину того, що відбувається. При цьому гострому інфекційному захворюванні ураженими виявляються завушні слинні залози. В результаті овал обличчя згладжується, воно стає круглим, як у поросят.
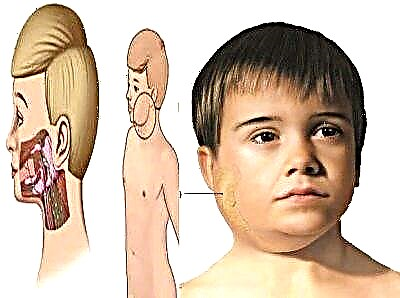
Хвороба викликає особливий вид вірусу, запалення не носить гнійного характеру.
Іноді поширюється не тільки на область слинних залоз за вушками, але і на статеві залози, а також на інші органи, які складаються із залозистої тканини, наприклад, на підшлункову залозу. Уражається також нервова система.
Новонароджені паротит практично не хворіють, як не зустрічається хвороби і у грудних дітей. До інфекції схильні діти від 3 років. Максимальний вік групи ризику - 15 років. Це не означає, що доросла людина не може заразитися від дитини свинкою. Може, але така ймовірність невелика.
Ще кілька десятиліть тому, так і зараз (по старій пам'яті) багато мам хлопчиків дуже бояться цієї недуги, адже паротит, якщо він торкнеться статеві залози дитини, може привести до безпліддя. Такий результат дійсно ще півстоліття тому був цілком поширеним. Зараз, у зв'язку із загальною вакцинацією, випадки паротиту реєструються рідше, А саме протікання хвороби стало дещо легше.
Хлопчики дійсно хворіють свинкою в кілька разів частіше, ніж дівчатка. Одного разу перенесена свинка виробляє у дитини довічний імунітет. Однак бувають і випадки повторного зараження, якщо з якихось причин стійкого імунітету в перший раз не сформувалося. Причому в числі «рецидивістів» теж переважають саме хлопчики.
Раніше недуга називали епідемічний паротит. Таку назву в медичних довідниках збереглося про сьогодні, але вважати його абсолютно достовірним можна. У цьому заслуга знову ж вакцинації. Епідемії цього захворювання не траплялися вже кілька десятиліть, а тому прикметник «епідемічний» поступово витісняється. При виявленні у дитини свинки доктора зараз записують в медкарті одне слово - паротит.
Про збудника
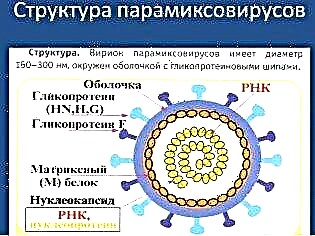
Вірус, який викликає це неприємне захворювання, відноситься до роду рубулавірусов і за цією ознакою він є найближчою «ріднею» вірусам парагрипу 2 і 4 типу у людей і декільком різновидам вірусів парагрипу у мавп і свиней. Назвати параміксовірус сильним і стійким досить складно, оскільки він, незважаючи на всі його підступність, досить швидко руйнується у зовнішньому середовищі. Він гине, як і більшість його «родичів», при нагріванні, при впливі сонячного світла і штучних ультрафіолетових променів, боїться контакту з формаліном і розчинниками.
Зате в холоді вірус паротиту відчуває себе відмінно.
Він може зберігатися навіть у навколишньому середовищі при температурі до мінус 70 градусів за Цельсієм.
Саме така його особливість обумовлює сезонність захворювання - свинкою найчастіше хворіють взимку. Вірус передається повітряно-крапельним шляхом, деякі медичні джерела вказують на можливість зараження контактним шляхом.
Інкубаційний період з моменту інфікування і до появи перших симптомів триває від 9-11 до 21-23 діб. Найбільш часто - два тижні. За цей час параміксовірус встигає «освоїтися» на слизових оболонках порожнини рота, впровадитися в кров, викликати «злипання» еритроцитів і дістатися до залоз, адже залозиста тканина - улюблена і найбільш сприятливе середовище для його реплікації.
Симптоматика
На початковій стадії після інфікування хвороба ніяк не проявляється, адже вірусу-збудника недуги потрібен час, щоб потрапити і почати діяти всередині дитячого організму. За один-два дні до появи перших яскравих ознак свинки дитина може відчувати невелике нездужання - головний біль, відчуття безпричинної втоми, невеликі болі в м'язах, озноб і проблеми з апетитом.
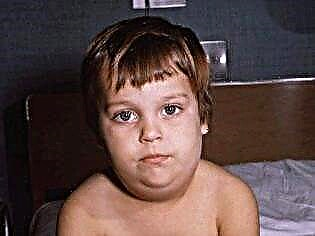
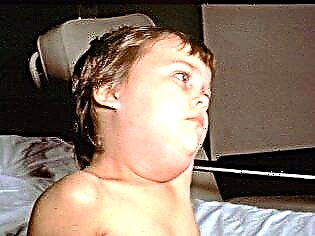
Як тільки вірус потрапляє в слинні залози, перші симптоми проявляються протягом декількох годин. Спочатку піднімається висока температура і починається виражена інтоксикація. Приблизно через добу завушні залози збільшуються в розмірах (з одного або двох сторін симетрично). Цей процес супроводжується сухістю в роті, больовими відчуттями при спробах жувати або розмовляти.
Часто діти, особливо маленькі, не розуміючи, де саме болить, починають скаржитися на «хворе вушко». Біль дійсно иррадирует в вуха, тому малюки не так далекі від істини. На відміну від болю, досить вираженим може бути шум у вухах. Він пов'язаний із зовнішнім тиском оточених залоз на органи слуху.


Слинні залози дуже рідко збільшуються одночасно.
Зазвичай одна стає набряклою на кілька годин раніше ніж інша. Личко дитини виглядає круглим, неприродним. Ще більш воно округляється, якщо слідом за завушні запалюються під'язична і подчелюстная залози.
На дотик набряклість неплотная, розм'якшення, пухка. Колір шкірних покривів дитини не змінюється. В такому кілька «роздутий» стані малюк може пробути 7-10 днів. Потім захворювання йде на спад.
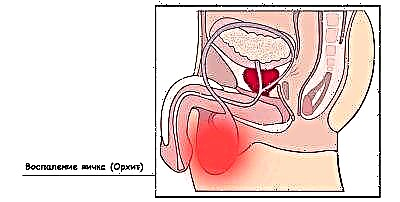
Через 2 тижні після цього може початися «друга хвиля», яку медики оцінюють, як ускладнення паротиту. При ній аналогічним чином уражаються яєчка у хлопчиків і яєчники у дівчаток. «Удар» по статевій системі найчастіше приймають на себе хлопчики. Випадки ураження статевих залоз у представниць прекрасної статі - швидше виняток, ніж правило.


Ще рідше вірусу вдається дістатися до передміхурової залози у хлопчиків і молочної залози у дівчаток. Друге пришестя паротиту, як перше, супроводжується високою температурою і погіршенням загального стану. Уражені яєчка збільшуються в розмірах. Поразка яєчників візуально визначити не можна, але в цьому на допомогу прийде ультразвукова діагностика. Також дівчинка може почати скаржитися на болі, що тягнуть внизу живота праворуч або ліворуч, а також з двох сторін одночасно. Стан триває до 7-8 діб.
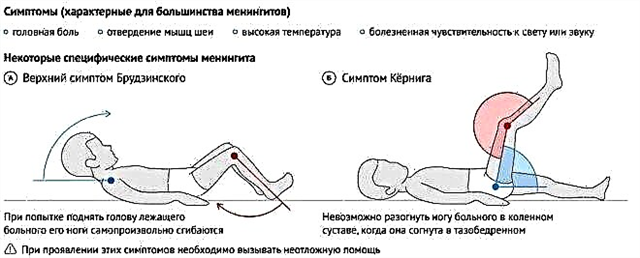
З боку нервової системи під час «другої хвилі» можуть також виникнути симптоми, які вказують на ускладнення паротиту. Найбільш часто виникає серозний менінгіт. Здогадатися про те, що з дитиною могло статися таке, можна по підвищенню температури до 40.0 градусів і вище, а також по частою болісної блювоти. Дитина не може дотягнутися підборіддям до грудини, майже не може впоратися з простим завданням - зігнути і розігнути коліна. Якщо під час повернення хвороби, дитина почала скаржитися на болі в животі, в спинці на тлі спека, то обов'язково варто досліджувати стан його підшлункової залози - ймовірно, вірус вразив і її.
Температура при паротиті досягає свого максимуму зазвичай на 2 добу після початку хвороби і тримається до тижня.
Хворобливість слинних залоз найкраще визначається я в двох точка - перед мочкою вуха і позаду неї. Це класичні ознаки паротиту, однак, на практиці все може бути досить різноманітно, адже паротит має різні ступені, різні види і, відповідно, різні симптоми.
Класифікація
Епідемічний паротит, або, як його називають, паротит вірусний, при якому залози уражаються вірусом, називається специфічним. Він найбільш поширений, практично завжди протікає з характерними яскравими симптомами. Неспецифічний паротит протікає безсимптомно або зі слабко виражені симптомами. Часом це ускладнює діагностику, особливо якщо неспецифічним було протікання перших симптомів, «друга хвиля» атаки вірусу в цьому випадку сприймається несподівано, що загрожує ускладненнями.
Інфекційний паротит заразний, він завжди викликаний вірусом. Неінфекційний небезпеки для оточуючих не становить. Поразка слинних залоз при банальному паротиті може бути викликано травмою привушних залоз, переохолодженням. Такий паротит ще називають неепідеміческая.
Протікати паротит може в трьох формах:
- легка (симптоми не виражені або виражені слабо - температура 37.0-37.7 градусів без явної інтоксикації);
- середня (симптоми виражені помірно - температура до 39.8 градусів, залози сильно збільшені);
- важка (симптоми виражені яскраво, стан дитини важкий - температури вище 40,0 градусів з тривалим присутністю, сильна інтоксикація, зниження артеріального тиску, втрата апетиту).
Зазвичай паротит протікає гостро. Але в деяких випадках зустрічається і хронічний недуга, який час від часу дає знати про себе запаленнями в завушних слинних залозах. Хронічний паротит зазвичай відноситься до неінфекційного. Вульгарний (звичайний паротит) протікає на тлі поразки тільки слинних залоз. Ускладнений захворювання - це недуга, при якому уражаються та інші залози, а також нервова система дитини.
Причини виникнення
При зіткненні з параміксовірусом захворювання починається не у кожної дитини. Основною причиною, яка впливає на те, захворіє малюк свинкою чи ні, є його імунний статус.
Якщо йому не робили щеплень від паротиту, то ймовірність зараження збільшується в десятки разів.
Після щеплення малюк теж може захворіти, але в цьому випадку свинка буде протікає у нього значно легше, а ймовірність важких ускладнень буде мінімальною. У цифрах це виглядає так:
- Серед дітей, батьки яких відмовлялися від вакцинації, рівень захворюваності при першому ж контакті з параміксовірусом становить 97-98%.
- Ускладнення паротиту розвиваються у 60-70% щеплених дітей. Кожен третій хлопчик після запалення статевих залоз залишається безплідним. У 10% нещеплених дітей в результаті перенесеного паротиту розвивається глухота.

Дуже багато залежить від сезонності, адже в кінці зими і початку весни у дітей, як правило, стан імунітету погіршується, на цей час і припадає найбільша кількість виявлених фактор паротиту. У групі ризику знаходяться діти, які:
- часто хворіють на простудні та вірусні інфекції;
- недавно завершили тривалий курс лікування антибіотиками;
- недавно пройшли лікування гормональними препаратами;
- мають хронічні захворювання, такі, як цукровий діабет, наприклад;
- недостатньо і неповноцінно харчуються, відчувають дефіцит вітамінів і мікроелементів.
У зараженні дитини паротит велику роль відіграє епідемічний режим. Якщо малюк відвідує дитячий сад або вчиться в школі, то шанси заразитися, природно, вище. Основна складність полягає в тому, що заразним інфікована дитина стає ще за кілька днів до появи перших симптомів. Ні він, ні його батьки ще не підозрюють про хворобу, а навколишні діти вже активно інфікуються під час спільних гри, навчання. Тому до моменту настання перших ознак, зараженими можуть бути ще кілька десятків людей.

Небезпека
У процесі протікання хвороби паротит небезпечний такими ускладненнями, як фебрильні судоми, які можуть розвинутися на тлі високої температури, а також зневодненням, особливо у маленьких дітей. На пізніх стадіях небезпеку епідемічного паротиту криється в можливих ураженнях інших залоз організму.
Найбільш небезпечні ураження статевих залоз і нервової системи.
Після орхита (запалення яєчок у хлопчиків), яке проходить через 7-10 днів, може пройти повна або часткова атрофія яєчок, що призводить до погіршення якості сперми і подальшого чоловічого безпліддя. У хлопчиків-підлітків є ймовірність розвитку простатиту, оскільки вірус може вразити і передміхурову залозу. У дітей молодшого віку простатит не розвивається.
Наслідки для дівчаток наступають значно рідше, оскільки параміксовірус вражає яєчники не настільки часто. Імовірність розвитку безпліддя у хлопчиків після перенесеного паротиту оцінюється, за різними даними, в 10-30%. Дівчата, які перехворіли свинкою, можуть згодом мати дітей в 97% випадків. Лише 3% представниць прекрасної статі, які перенесли запалення статевих залоз, позбавляються репродуктивної функції.
До небезпечних ускладнень паротиту відносяться ураження центральної нервової системи - менінгіт, менінгоенцефаліт. Менінгіт у три рази частіше розвивається у хлопчиків, ніж у дівчаток. Іноді ураження нервової системи закінчуються тим, що деякі групи нервів втрачають свої функції, так розвивається глухота (в 1-5% випадків перенесеного паротиту), падіння зору і сліпота (1-3% випадків паротиту). При ураженні підшлункової залози нерідко розвивається цукровий діабет. Підшлункова страждає приблизно в 65% випадків ускладненого паротиту. Діабет розвивається у 2-5% дітей.

Після паротиту можуть запалитися суглоби (артрит), і таке ускладнення буває приблизно у 3-5% дітей, причому у дівчаток - значно частіше, ніж у хлопчиків. Прогнози таких артритів досить сприятливі, оскільки запалення поступово проходить, через 2-3 місяці після одужання від свинки.
Додатково про те, чим небезпечний паротит, дивіться в наступному відео.
Діагностика
Типова свинка не викликає складнощів в діагностиці, і доктор вже при першому погляді на маленького пацієнта, знає, з чим він має справу. Набагато складніше йдуть справи з паротит нетиповим - коли температури немає або майже немає, коли завушні слинні залоз не збільшені. У цьому випадку доктор зможе виявити паротит тільки на підставі лабораторних аналізів.
Причому клінічний аналіз крові мало що зможе розповісти про справжню причину погіршення самопочуття дитини.
Найбільш повну картину дає метод ІФА, при якому визначаються антитіла, які виробляє організм дитини до проник в організм параміксовірус. Знайти їх можна буде навіть у тому випадку, якщо вірус вразив тільки підшлункову залозу або тільки статеві залози, і явних симптомів цього немає.
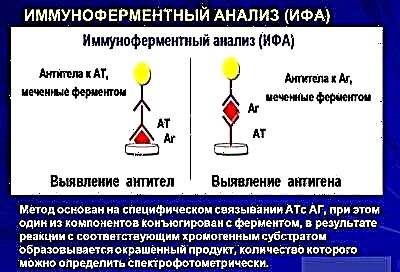
У гострій стадії хвороби будуть знайдені антитіла IgM, при одужанні вони зміняться іншими антитілами - IgG, які залишаються з дитиною на все життя, визначаються при кожному аналізі і свідчать про те, що дитина перенесла свинку і у нього є імунітет до цієї хвороби. Визначити наявність вірусу можливо не тільки в крові, але і в змивах з глотки, а також в секреті привушної слинної залози. Частинки вірусу визначають у спинномозковій рідині і в сечі.
Оскільки вірус містить речовину, здатну викликати алергію, дитині можуть провести підшкірну алергопробу. Якщо в його організмі циркулює параміксовірус, то проба буде позитивною після негативної. Але якщо в найперші дні від початку захворювання проба показує позитивний результат, то це говорить про те, що раніше дитина вже переніс свинку, і зараз відбувається вторинне захворювання.

Додаткової діагностики не потрібно, навіть приховані форми хвороби і сумнівні діагностичні випадки вирішуються і виявляються в результаті аналізу крові або змиву з носоглотки.Для точної постановки діагнозу лікар обов'язково з'ясує, в яку школу ходить дитина, якій дитячий сад відвідує, щоб поцікавитися в органах, що здійснюють санітарний контроль, чи не було в цих дитячих установах останнім часом спалахів паротиту.
Якщо методом ІФА в крові дитини знаходять антитіла до вірусу в активній стадії, то обов'язково потрібно буде повідомити про це в Росспоживнагляд і в сам дитячий садок або школу.

Лікування
Лікувати паротит можна в домашніх умовах. Правда, за умови, що у дитини легка або середня форма хвороби, збільшені тільки завушні залози, а також немає високого спека (вище 40.0 градусів) і виснажливої інтоксикації. Дитину з важким паротит, ознаками порушень центральної нервової системи (менінгіту, менінгоенцефаліту), зі збільшеними і запаленими статевими залозами, сильною інтоксикацією госпіталізують.
Оскільки таке ускладнення, як орхіт (запалення сім'яних залоз) найбільшу небезпеку становить для хлопчиків старшого віку, то всім підліткам від 12 років настійно рекомендується проходити лікування в умовах стаціонару під наглядом лікарів. Всім іншим хлопчикам обов'язково потрібен строгий постільний режим, Оскільки його дотримання знижує ймовірність орхита в 3-4 рази.


Загальні вимоги
Постільний режим показаний всім дітям, незалежно від статі. До нього додають спеціальне харчування. Незалежно від того, вражена чи ні підшлункова залоза, дитині слід давати теплу протерту напіврідку їжу, пюре, рідкі каші. При сильному запаленні і збільшенні завушних слинних залоз дитині дуже важко жувати, а тому не варто давати нічого, що вимагає пережовування, щоб знизити механічне навантаження на щелепи.
Перевагу віддають парової і тушкованою їжі, фруктовим пюре, кисломолочним продуктам. Заборонено все смажене, копчене, солоне і мариноване, а також соки і сирі овочі, жирна їжа, випічка. Після їжі слід полоскати горло і порожнину рота слабким розчином фурациліну.


Дитина не повинна контактувати зі здоровими дітьми, оскільки він є заразним протягом усього гострого періоду. На прогулянки він зможе виходити тільки після того, як дозволить лікар - зазвичай на 14 добу після початку захворювання. Обов'язкова умова повернення до звичного розпорядку дня і прогулянкам - відсутність температури, інтоксикації, відсутність ускладнень.
Запалені слинні залози можна зігрівати за допомогою сухого тепла. Для цього підходять електрична грілка, вовняну хустку або шарф, попередньо підігріта сіль.

Категорично заборонено робити на набряклі місця спиртові і мазеві компреси, пов'язки, примочки. Не можна при паротиті робити інгаляції.
Медикаментозне лікування
Оскільки паротит - захворювання вірусне, особливого медикаментозного лікування воно не вимагає. Ліки потрібні тільки для симптоматичного застосування. Крім дієти, постільного режиму і сухого тепла, на уражені залози дитині призначають жарознижуючі препарати (при підвищенні температури вище 38.5 градусів). Найбільш кращі засоби, що містять парацетамол - «Парацетамол», «Нурофен», «Панадол». Добре допомагає протизапальний нестероїдний препарат «Ібупрофен».
Якщо температура погано піддається корекції, ліки діють недовго і жар знову наростає, можна поєднувати «Парацетамол» з «ібупрофену», даючи їх по черзі. Спочатку одні ліки, а через кілька годин - інше. Давати дитині від температури «Асіпірін» не можна. Ацетилсаліцилова кислота може спровокувати у дітей небезпечний для життя синдром Рея, при якому уражаються печінка і головний мозок. Для зняття набряклості при паротиті можна застосовувати антигістамінні препарати, природно, з дозволу лікаря. «Супрастин», «Тавегіл», «Лоратадин» у віковому дозуванні допоможуть полегшити стан дитини, оскільки усувають сенсибілізацію, викликану вірусом.


Протягом лікування дитині обов'язково потрібно буде забезпечити рясний питний режим. Температура рідини не повинна бути високою, найкраще відбувається всмоктування рідини, яка по своїй температурі дорівнює температурі тіла дитини. Противірусні засоби в більшості своїй при паротиті не мають ефекту і на швидкість одужання жодним чином не впливають. Те ж можна сказати і про популярних гомеопатичних препаратах з заявленим противірусним ефектом.
Велика помилка давати дитині при свинці антибіотики.
Протимікробні препарати не впливають на вірус, який викликав хвороба, але істотно підривають імунітет і тим самим в десятки разів збільшують вірогідність розвитку ускладнень.
Противірусні препарати, в основному внутрішньовенно, в умовах стаціонару можуть використовуватися тільки для лікування дітей з важкими формами паротиту та почалися ускладненнями центральної нервової системи - при менінгоенцефаліті або менінгіті. Це будуть рекомбінантні і лейкоцитарні інтерферони. Разом з ними можуть призначатися ноотропні препарати («Пантогам», «Ноотропил»). Вони покращують кровопостачання головного мозку, тим самим мінімізуючи наслідки поразки.
При ураженні статевих залоз дітям крім жарознижуючого і антигистаминного препаратів, можуть бути призначені внутрішньовенні краплинні введення глюкози з аскорбинкой і гемодеза, а також введення ГЛЮКОКОРТИКОСТЕРОЇДНИЙ гормону «Преднізолону». Хлопцям на яєчка роблять спеціальну пов'язку, яка підтримує мошонку в піднесеному стані. Протягом 2-3 діб до яєчок прикладають холодні примочки (на водній основі), а потім корисним буде сухе тепло (вовняний шарф, наприклад, або суха вата).
При запаленні підшлункової залози прописують препарату, що знімають спазми гладкої мускулатури, - «Но-шпу», «Папаверин». Нормалізувати роботу органу дозволяють спеціальні ферментостімулірующіе препарати - «Контрикал», «Аніпрол». Більшість цих коштів будинку давати дитині дуже важко, вони вимагають внутрішньовенного введення разом з розчином глюкози, а тому хворому малюкові з ускладненнями в формі панкреатиту рекомендують стаціонарне лікування.

У перші дні на підшлункову можна прикладати місце холод, через дві-три доби можна робити сухі зігріваючі компреси.
Не варто давати дитині препаратів для нормалізації діяльності шлунка, як це роблять деякі батьки за власною ініціативою.
Це може лише нашкодити маленькому пацієнтові. Всім дітям показані вітамінні комплекси, що відповідають віку і містять не тільки основні вітаміни, але і мінерали, оскільки при прийомі антигістамінних препаратів може відбуватися втрата організмом кальцію.
Хірургічне втручання
Хірургам втручатися в лікування паротиту доводиться лише у виняткових випадках. Це стосується запалення статевих залоз у хлопчиків і дівчаток, яке не піддається медикаментозному лікуванню. Хлопцям роблять розріз білкової оболонки яєчок, дівчаткам при сильному запаленні яєчників можуть провести лапароскопічне втручання. Зазвичай такої необхідності немає, і це скоріше заходи відчаю, ніж існуюча медична практика при паротиті.
Диспансерне спостереження
Всі діти після паротиту повинні спостерігатися в поліклініці за місцем проживання протягом місяця. Хлопці, які перенесли ускладнення з боку центральної нервової системи, протягом 2 років стоять на диспансерному обліку у невролога і інфекціоніста. Діти після поразки статевих залоз спостерігаються в уролога і ендокринолога не менше 2-3 років. Після запалення підшлункової залози дитини не менше року повинен спостерігати гастроентеролог.
Щеплення
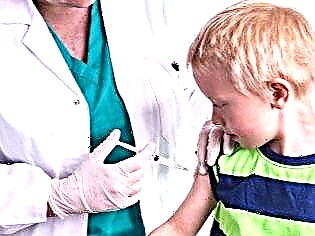
Смертельним захворюванням паротит не рахується, рівень смертності при ньому надзвичайно низький. Але досить небезпечні ускладнення і віддалені наслідки свинки, тому дітей від паротиту вакцинують. На жаль, все ще є батьки, які відмовляються від щеплення з якихось особистих міркувань. Потрібно відзначити, що медично обгрунтованих причин шкоди такого щеплення на сьогоднішній день не існує.
Перше щеплення від паротиту, передбачена Національним календарем профілактичних щеплень, робиться дитині в 1 рік.
Якщо в цей момент малюк хворий, не може робити щеплення, то педіатр може відстрочити введення вакцини до півтора років. Друге щеплення робиться дитини в 6 років за умови, що до цього віку він не перехворів паротитом.
Для щеплення використовується жива вакцина, яка містить ослаблені, але справжнісінькі частки вірусів. Вакцину виробляють в Росії. Роблять щеплення підшкірно.
Цей же препарат вводять дитині позапланово, якщо він контактував з людиною, хворою на паротит. При цьому важливо ввести вакцину не пізніше ніж через 72 години після контакту. Якщо раніше дитина виховувався, то необхідності в екстреному введенні препарату, що містить живі параміксовіруси, немає. Найчастіше в Росії вакцинують дітей трикомпонентним препаратом, бельгійського або американського виробництва, який одночасно захищає їх від кору і краснухи.
Медотвод від щеплення отримують хлопці з патологічно ослабленим імунітетом - з ВІЛ-інфекцією, з туберкульозом, з деякими онкологічними недугами. Для кожного з них рішення про вакцинацію проти паротиту приймається індивідуально, для цього вибирають час, коли стан дитини більш-менш стабільно. Протипоказана вакцинація дітям із захворюваннями кровотворної системи.
У щеплення буде відмовлено, якщо дитина хвора, у нього підвищена температура, прорізуються зубки, є порушення травлення, діарея або запор. Це тимчасова заборона, який буде знятий відразу після того, як дитині стане краще.
Тимчасове табу на щеплення від паротиту накладають і після того, як дитина перенесла курс лікування гормональними препаратами.


З обережністю лікар дасть дозвіл на вакцинацію малюкові з алергією на курячий білок. Більшість вакцин від паротиту виготовляють саме на його основі, інфікуючи вірусом курячі ембріони. Багато батьків помилково вважають, що така алергія у дитини - підстава для рішучого медотвода. Це не так. Вакцина схвалена навіть для алергіків, Просто за їх станом доктор після щеплення протягом години-двох доктор спостерігатиме особливо ретельно, щоб у разі розвитку алергічної реакції швидко ввести малюкові антигістамінні засоби.
Дітям, яким не виповнилося року, не роблять вакцину навіть в період масової епідемії інфекційного паротиту.
У цьому випадку ризик заразитися нижче, ніж ризик одержати важкі ускладнення від введення препарату. Щеплення офіційно не вважається реактогенної, але на практиці лікарі відзначають, що після неї можливе нездужання, підвищення температури тіла, почервоніння горла. Деякі діти починають відчувати нездужання тільки через тиждень після вакцинації. В цьому випадку чадо обов'язково потрібно показати педіатра.

Щеплена дитина може захворіти свинкою. Але така ймовірність значно нижче, ніж якби дитина не була вакцинована. Захворювання в разі хвороби після щеплення зазвичай протікає в легкій формі без ускладнень, а іноді і взагалі без характерних симптомів. Буває, що людина випадково дізнається, що у нього в крові є антитіла, що він перехворів колись паротит.
Профілактика
Епідемічний паротит - захворювання, від якого не можна вберегтися, тільки дотримуючись правил гігієни і харчуючись правильно. Найбільш надійна специфічна профілактика - це вакцинація. Все інше - це правильні карантинні заходи, які вживаються у разі захворювання кого-то з оточення малюка.
Хворого ізолюють на 10-12 днів. За цей час в дитячому садку або школі оголошується карантин на 21 день. Приміщення, посуд, іграшки обробляють з особливою ретельністю, адже параміксовіруси гинуть при контакті з дезінфікуючими засобами.

Всіх дітей, які раніше не прищеплювалися від паротиту, а також дітей, які пройшли вакцинацію не до кінця (зроблена одна щеплення з двох), екстрено прищеплюють, якщо пройшло не більше трьох днів з моменту контакту з хворим ровесником. Від себе батьки для профілактики можуть зробити все, щоб зміцнити імунітет дитини. Це правильний спосіб життя, загартовування, повноцінне і збалансоване харчування, фізична активність для малюка.





